運動のあと、ふくらはぎや太ももがズキッとして、「筋肉痛なら我慢できるけど、肉離れならまずい」と迷う瞬間があります。たとえば、朝の通勤前に階段を降りたら痛みが強くなり、今日は仕事を休めないのに、歩き方まで変わってきた——そんな状況です。
最短ルートは、危ないサインを先に外し、そのうえで「痛みが出たタイミング」「押したときの一点の痛み」「同じ動きで痛みが再現するか」「腫れや内出血の変化」を順番に確認し、迷う間は悪化させない対応を優先することです。医療判断が必要な可能性があるテーマなので、自己判断で突っ走らず「安全側」に寄せて整理していきます。

まず確認したい「危ないサイン」はないか
二択で迷う前に、先に外しておきたいものがあります。筋肉痛でも肉離れでもない「危ない状態」が混ざると、判断の前提が崩れてしまうからです。ここを飛ばすと、痛みを我慢して動き続けてしまい、結果的に回復まで遠回りになりやすいです。
迷うのはここ。3つの可能性だけ並べて見れば足りる。
| 観点 | 筋肉痛が濃い | 肉離れ(筋損傷)が濃い | 危ないサイン(優先) |
|---|---|---|---|
| 出たタイミング | 運動後しばらくしてから | 運動中〜直後に「ピリッ」 | いつでも起こりうる |
| 痛みの場所 | 広め・全体的 | 一点が強い | 全身のだるさ/異常感が強い |
| 動かしたとき | 動くと重いが何とかなる | 特定動作で鋭く痛む | 歩けない、しびれ、意識がぼんやり等 |
| 見た目 | 腫れや内出血は目立たないことが多い | 腫れ/内出血が遅れて出ることがある | 濃い尿、発熱、強い脱力など |
| 今の優先行動 | 休める範囲で休む | 休ませる・負荷を止める | 早めに医療機関へ相談 |
ここでのポイントは「危ないサインだけは、筋肉痛や肉離れの枠で考えない」ことです。特に、痛みが強いのに全身が異様にだるい、吐き気がある、動けないほどの脱力がある場合は、単なる筋肉のトラブルから外れている可能性があります。筋肉の強いダメージで、尿がコーラのように濃くなる・極端にだるくなるといったサインが出ることも知られています(出典:CDC(NIOSH)Rhabdomyolysis Signs and Symptoms)。
似たが少し違う場面として、真夏の屋外作業や長時間の運動後に「脚が痛いだけじゃなく、異様にしんどい」状態が重なるケースがあります。この場合は、脚の痛みの正体を当てるより先に、体全体の異常として扱って安全側に寄せる方が後悔しにくいです。次にやることは、危ないサインがないかを確認したうえで、痛みの出方を時間軸で整理することです。
痛みが出た「タイミング」から整理してみる
筋肉痛と肉離れを分けるとき、いちばん最初に役に立つのが「いつ痛くなったか」です。筋肉痛は運動の最中よりも、運動後に出てくる流れが典型です。一方、肉離れは動作中に“異変が起きた瞬間”を覚えていることが多いです。時間軸は、迷いを減らすためのいちばんコスパが良い手がかりになります。
筋肉痛っぽいのに不安が残る人は、ここで「運動中に一度も痛くなかったか」を正直に思い出すと整理しやすいです。走り出し、ダッシュ、ジャンプ着地、重いものを持ち上げた瞬間など、力が一気に入った場面があるなら、肉離れ寄りの視点で次のチェックに進めます。
派生シーンとしてよくあるのが、運動した直後は平気だったのに、夜の入浴や翌朝の起床で急に痛みが目立ってくるケースです。この場合は筋肉痛寄りですが、「局所が鋭い」「同じ動きで毎回刺さる」といった要素が混ざると肉離れが隠れていることもあります。つまり、タイミングだけで決め切らず、次は“押したときの一点の痛み”と“再現性”で詰めていくのが失敗しにくい流れです。
次にやることは、押した痛みと動かした痛みが「一点に集中しているか」を確認することです。
触ったとき・動かしたときの痛み方を比べる
筋肉痛は、広い範囲が鈍く痛むことが多く、押す場所を変えると痛みの感じ方も少しずつ変わります。肉離れは、損傷した部分があるため、押したときに「ここだけは無理」という一点が出やすく、同じ動きで同じ痛みが再現されやすいです。
確認のしかたは難しくありません。痛みが出る場所の周辺を、指の腹でゆっくり押していきます。すると、ある一点だけ「そこは触れない」と感じる場所が出ることがあります。次に、筋肉を伸ばす動き(ストレッチ方向)と、力を入れる動き(収縮方向)のどちらで痛みが強いかを比べます。肉離れは、伸ばしても力を入れても痛むことがありますが、特に“力を入れた瞬間に痛みが跳ねる”場合は注意が必要です(出典:日本整形外科学会「肉離れ」)。
ここでやりがちな失敗は、「伸ばせば治るはず」と思って強くストレッチしてしまうことです。筋肉痛の延長だと勘違いすると、痛いのに伸ばし続けてしまい、損傷が広がって回復が長引くことがあります。迷う間は“可動域を取り戻す”より、“これ以上壊さない”を優先した方が結果的に早く戻れます。
派生シーンとして、デスクワーク中は平気なのに、立ち上がりの一歩目だけ強く痛むケースがあります。この場合も、歩き出しの動作で痛みが毎回同じ場所に出るなら、筋肉痛のように「そのうち慣れる」扱いにせず、次の見た目の変化(腫れ・内出血)まで確認してから動き方を決める方が安心です。
次にやることは、腫れや内出血が「後から出る」前提で観察することです。
見た目の変化で見落としを減らす
肉離れは、すぐに内出血が出るとは限りません。時間がたってから、重力で下に降りるようにアザが広がることもあります。逆に、筋肉痛は見た目の変化が乏しいことが多いので、「見た目が変わらない=大丈夫」とは言い切れませんが、観察の視点としては役に立ちます。
見る場所は、痛い場所そのものだけでは足りません。ふくらはぎなら足首側、太ももなら膝側にアザが降りてくることがあります。軽く触れて熱っぽさがないか、左右差で腫れが増えていないかも確認します。「へこみ」や「段差」のような違和感があるなら、部分的に損傷している可能性を疑って、無理に動かさない方が安全です。
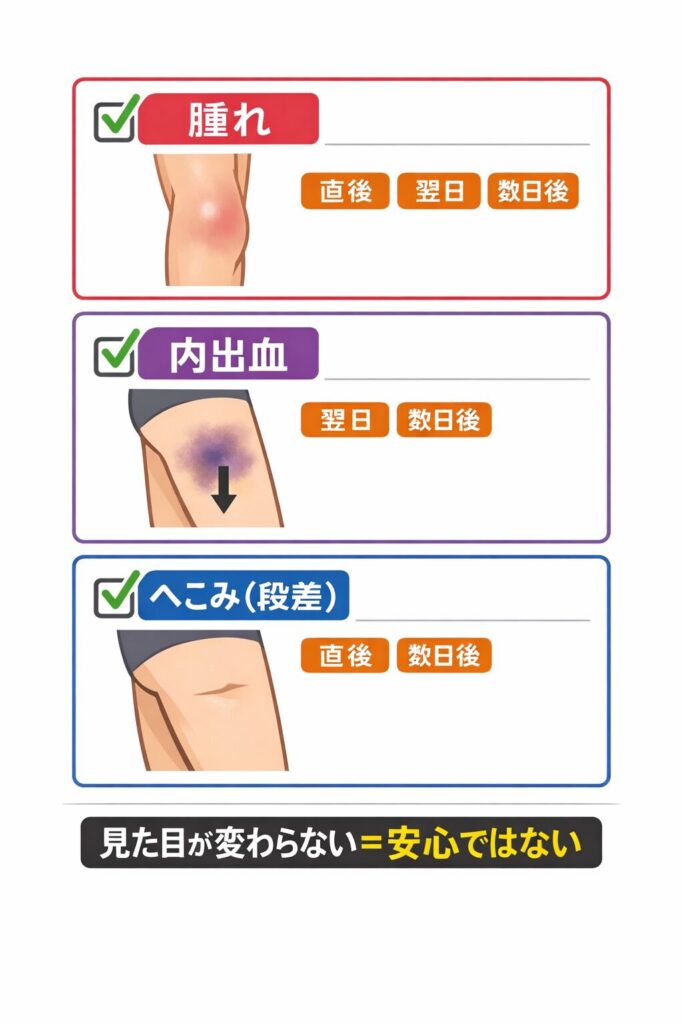
派生シーンとして、夜にお風呂で初めてアザに気づくケースがあります。昼間はズボンで見えず、痛みだけで判断してしまうと、つい普段通りに歩いてしまいがちです。見た目の変化は遅れて出る前提で、翌日も同じ場所を観察するだけで、判断ミスが減ります。
次にやることは、迷っている間に悪化させない対応を「行動として固定」することです。
迷っている間に悪化させないために今できること
判断がつかないときに、いちばん危ないのは「とりあえず動いて様子を見る」です。痛みがある状態で負荷をかけ続けると、損傷が広がる可能性があるからです。逆に、短時間でも安全側の対応を取っておけば、筋肉痛だったとしても大きな損は起きにくいです。
全部やらなくていい。時間に合わせて“ここまで”で止めてOK。
| いまの状況 | 今日は何をする | やらない方がいいこと | 受診を考える目安 |
|---|---|---|---|
| 歩けるが痛みが鋭い | 休む/冷やす/軽く圧迫/高く上げる | 痛いストレッチ/痛い場所の強いマッサージ | 24〜48時間で悪化、歩行が崩れる |
| 歩くと体重が乗らない | 体重をかけない工夫/冷やす/圧迫 | 無理に歩いて移動量を増やす | 早めに整形外科へ |
| 腫れが増える・内出血が出る | 動作を止める/圧迫の強さを見直す | 熱い風呂で温め続ける | 進行するなら受診 |
| しびれ・感覚異常がある | 早めに医療機関へ相談 | 我慢して運動を続ける | 当日中でも相談 |
| 尿が濃い・強いだるさ | 早めに医療機関へ相談 | 様子見で放置 | できるだけ早く |
ここでのコツは、冷やし方と圧迫の“やり過ぎ・やらなさ過ぎ”を避けることです。冷却は皮膚を直接凍らせないようにし、短時間を繰り返す方が扱いやすいです。圧迫は、しびれが出るほど強く締めると逆効果なので、日中に軽く支える程度にしておく方が失敗しにくいです。捻挫や筋肉の損傷の応急処置として、休息・冷却・圧迫・挙上の考え方は広く案内されています(出典:NHS Sprains and strains)。
似たが少し違う場面として、家事や仕事でどうしても動かなければならない日があります。その場合でも「痛みを押し切ってやり切る」ではなく、移動量を減らす・階段を避ける・荷物を持たないなど、負荷を下げる工夫を先に入れると、後悔が減ります。次にやることは、受診するなら何が分かるかを知って、行く価値をはっきりさせることです。
受診するなら「何を見てもらえるか」を知っておく
整形外科で見てもらう価値は、「肉離れかどうかを当てる」だけではありません。損傷の程度、どの動きが危ないか、どのタイミングからリハビリを始めるかといった“復帰の設計”が具体的になります。自己判断だと、痛みが引いた瞬間に戻して再発するパターンが多いので、ここを潰せるのが大きいです。
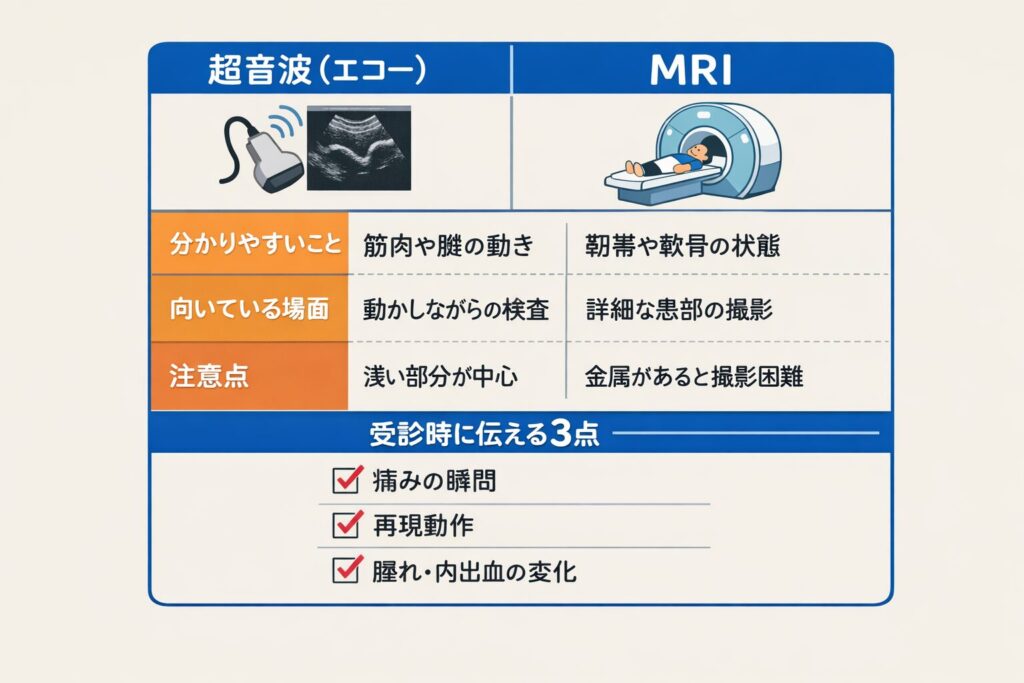
ムダ足になりやすい選択を先に潰す。
| 見てもらうポイント | 超音波(エコー)で期待できること | MRIで期待できること | 受診時に伝えると早い情報 |
|---|---|---|---|
| 損傷の有無の目安 | 腫れや血腫が分かることがある | 損傷範囲を詳しく確認しやすい | 痛みが出た瞬間の動作 |
| 程度の見立て | その場で確認しやすい場合がある | 程度の評価に役立つ場合がある | どの動きで毎回痛むか |
| 復帰の組み立て | 注意する動作の確認 | リハビリ計画の根拠になりやすい | 腫れ・内出血が増えた時刻 |
実際の検査や治療は医師の判断になりますが、筋肉の損傷では休息と応急処置が基本になり、重症度によっては復帰までの設計が必要になります(出典:AAOS OrthoInfo(Sprains, Strains & Other Soft-Tissue Injuries))。受診の場で「いつ・何をして・どう痛んだか」を言葉にできると、診断が早くなるだけでなく、やっていい運動とダメな運動の境界が明確になりやすいです。
派生シーンとして、病院に行くべきか迷いながら数日経ってしまうケースがあります。痛みが少し引くと「治った」と思って動かし始め、そこからぶり返すと、結局もっと長引きます。受診は“不安を増やすイベント”ではなく、“戻る道筋を短くする選択肢”として捉える方が、結果的に安心が残ります。
次にやることは、経過で「良くなっている方向」を確認して、回復の見通しを立てることです。
回復の見通しを立てるための目安
筋肉痛でも肉離れでも、回復の鍵は「良くなる方向に動いているか」を見逃さないことです。痛みがゼロになるまで待つのではなく、痛みの強さ・動かせる範囲・歩き方の崩れが、少しずつでも改善しているかを見ます。特に最初の数日は、無理をしないだけで差が出やすいです。
行動直結型:「いま戻すか、待つか」を迷ったら、この順で確認する。
| 確認すること | 良い方向のサイン | 立ち止まるサイン | 次の行動 |
|---|---|---|---|
| 48〜72時間の変化 | 痛みが弱くなる/腫れが増えない | 痛みが強まる/腫れが進む | 受診を検討 |
| 歩き方 | かばいが減る | かばいが増える | 負荷を下げる |
| 同じ動作の再現性 | 痛みが軽くなる | 痛みが鋭いまま | 無理に戻さない |
| 見た目の変化 | 内出血が落ち着く | 内出血が広がる | 相談を検討 |
ここで大事なのは、「焦って戻すと再発しやすい」という現実です。痛みが少し引いたタイミングは、“動ける”ように感じるので、つい普段通りに戻しがちです。しかし、損傷がある場合は、痛みが軽くなっても組織が戻り切っていないことがあります。結果的に同じ場所を繰り返し痛めると、仕事や運動の離脱が長期化しやすいです。
似たが少し違う場面として、週末に予定があり「その日だけ動ければいい」と考えてしまうケースがあります。短期の予定に合わせて無理に戻すと、週明けに悪化して結局もっと困ることがあります。予定があるほど、短期勝負より“崩れない戻し方”を選ぶ方が安心が残ります。
次にやることは、痛みの正体を当てることより、再発しない戻し方を優先して、必要なら医療機関に相談することです。
まとめ
筋肉痛か肉離れかで迷うときは、二択に閉じずに「危ないサイン」を先に外し、痛みのタイミング・一点の圧痛・動作の再現性・腫れや内出血の変化を順番に確認すると、判断ミスが減ります。迷う間は安全側の対応を取り、早く戻すよりも悪化を防ぐ選び方を優先すると、結果的に回復の見通しが立ちやすくなります。
執筆者
[著者情報]
この記事を書いた専門家
田村(タムラ)
ボディメイク実践者 / 行動×身体構造アプローチ自身もかつては、自己流のダイエットやトレーニングで何度も遠回りを経験。
パーソナルトレーニングを受けながら、柔道整復師の専門的指導のもとで身体の使い方・回復・負荷設計を見直し、23kgの減量に成功。その成果として、2025年APF埼玉大会5位・全国11位を獲得。
「気合いや根性」ではなく、身体構造・回復・行動設計を重視した再現性のあるアプローチを強みとする。
- 日本整形外科学会「肉離れ」
肉離れの症状・診断・治療の全体像の根拠として使用。 - AAOS OrthoInfo(Sprains, Strains & Other Soft-Tissue Injuries)
筋損傷の基本対応(休息・冷却・圧迫・挙上)と復帰設計の考え方の根拠として使用。 - NHS(Sprains and strains)
応急処置としての休息・冷却・圧迫・挙上の一般的な扱いの根拠として使用。 - CDC(NIOSH)Signs and Symptoms of Rhabdomyolysis
濃い尿・強いだるさなど「危ないサイン」を先に外す必要がある根拠として使用。




コメント