ランニングの帰り道、駅の階段を下りた瞬間に膝の内側がズキッ。
しゃがんで靴ひもを結ぶだけでも違和感があり、「これ、半月板?」「しばらく走れない?」と焦って検索している人へ。
最短ルートは1つだけです。
痛む場所を先に確かめて、負担を一段落として、危険サインがあるなら受診に切り替える。
この順番を外さなければ、余計に悪化させずに次の一手が決まります。
まずは「痛い場所」で、鵞足っぽいかを確かめたい
膝の内側が痛いとき、最初にやるべきは「診断名探し」ではなく、痛みが出る“位置”の整理です。
鵞足(がそく)は、膝関節のすぐ横ではなく、膝の内側で少し下のあたりにある“腱が集まる場所”に関連して起こりやすい痛みとして扱われます。位置がズレるだけで、疑うべきものも、やっていい対処も変わります。
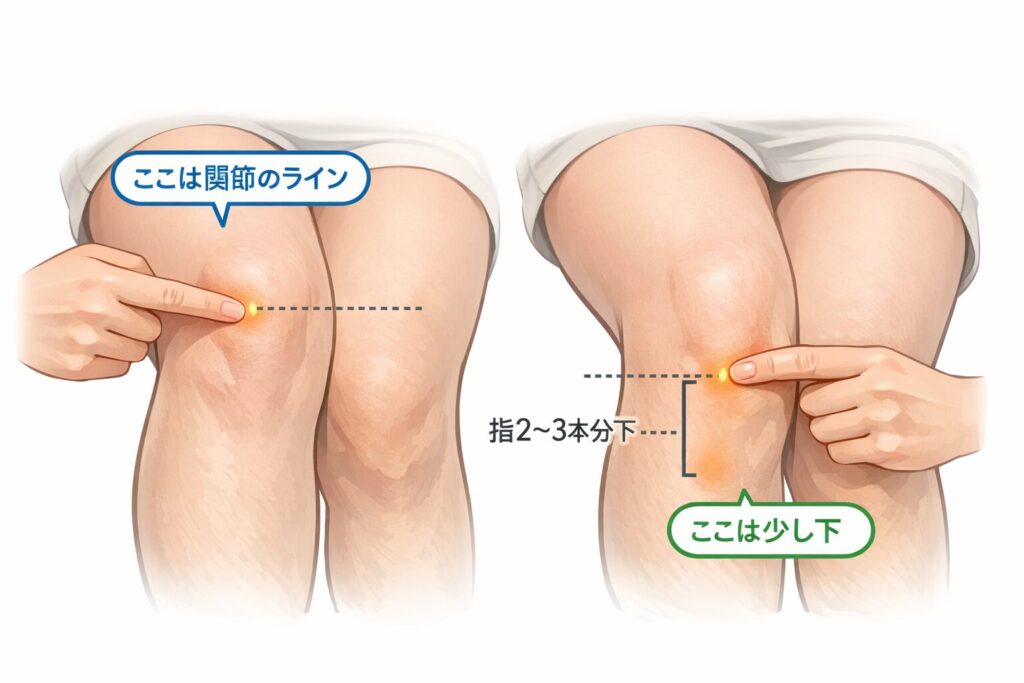
関節のすぐ横ではなく、少し下が痛いときに疑う部位
鵞足を疑いやすいのは、膝の関節のライン(関節裂隙)そのものではなく、そこから指2〜3本分ほど下の内側に痛みが出るときです。
階段の上り下り、しゃがみ込み、ラン後の着替えなど「膝を曲げ伸ばしする動き」で痛みが目立つ人は、この位置をまず確認すると整理しやすくなります。
逆に、膝の関節の真横(内側関節裂隙)に“線”のような痛みが出たり、ひねった動きで引っかかる感じが強い場合は、鵞足以外の可能性も混ざります。ここで大事なのは、断定ではなく「自分の痛みを雑にまとめない」ことです。
朝イチのように体が硬い時間帯は、痛みの位置が広がって感じることがあります。そんなときは、歩いて体が温まったタイミングでもう一度“点”を探すと、位置のブレが減ります。次はその“点”があるかどうかを見ます。
押すと痛い“点”があるかで見え方が変わる
鵞足周囲の痛みは、「押すとピンポイントに痛い場所がある」と訴えられることが多い領域です。
関節のすぐ横ではなく、少し下の内側で、押した瞬間に「そこだ」と分かる痛点があるか。これがあると、少なくとも“腱が集まる場所やその周辺が刺激されている”可能性を考えやすくなります。
ただ、押し方が強すぎると、どこでも痛く感じてしまいます。指先でぐりぐり押すのではなく、指腹でそっと圧をかける程度で十分です。
痛点がはっきりしない場合でも焦らなくて大丈夫です。痛みは日によって変わり、運動直後は広く痛みを拾いやすいからです。翌日や、運動を休んだ日の夕方など、条件を変えて確かめると見え方が変わります。
確認が済んだら、いまの症状を「行動」に落とし込みます。迷いを増やさず、今日やることが決まる形にします。
鵞足はどの筋肉につながっているのかを、迷わず理解したい
鵞足は「筋肉そのもの」ではなく、複数の筋肉の“腱が集まって脛骨(すねの骨)に付く場所”として理解すると混乱が減ります。
筋肉名を暗記しても痛みは消えませんが、どこが引っ張られて負担が増えているかが見えると、やるべきことが具体化します。
縫工筋・薄筋・半腱様筋が集まる場所として捉える
鵞足を構成する代表的な腱は、縫工筋(ほうこうきん)・薄筋(はっきん)・半腱様筋(はんけんようきん)とされることが多く、これらが膝の内側で合流して脛骨の内側上部に付着します。
言葉だけだと難しく感じますが、要するに「太ももの前〜内側〜裏側から伸びる力が、膝の内側下に集まる」ということです。
たとえばランニングでストライドを大きくしすぎたり、筋トレでスクワットの量を急に増やしたりすると、膝の曲げ伸ばしと同時に“内側へ寄る力”が強まりやすく、腱の集まる場所に摩擦や張力がかかります。
このイメージが持てると、「痛い場所だけを揉む」「とにかく内ももを伸ばす」といった場当たり的な対処から抜け出しやすくなります。
別の場面として、立ち仕事で一日中歩き回る日も同じです。走っていなくても、疲労が溜まると歩行中の膝のブレが増え、結果として“集まる場所”に負担が寄ることがあります。筋トレやランだけの問題にしないことが、回復を早めます。
筋肉の問題というより「腱が集まる場所の摩擦」と考える
鵞足周辺の痛みは、腱や滑液包(かつえきほう:クッションの袋)が関わる「擦れ」や「炎症」として説明されることが多い領域です。
筋肉痛のように「筋肉がダメージを受けた」発想で強いストレッチをすると、かえって腱に引っ張りが乗って痛みが増えることがあります。
ここで押さえておきたいのは、痛みがある期間は「柔らかくすること」より「擦れる条件を減らすこと」が先になる、という順番です。
痛い場所を確認できたら、次の章で“どんな動きで擦れが増えるか”を整理していきます。
階段・しゃがみ・運動後に痛むとき、何が起きているのか
鵞足周辺が痛む人の多くは、「特定の動き」か「負荷の積み上げ方」に共通点があります。
痛みの原因を一言で決めるのではなく、今の生活の中で何が引き金になっているかを特定すると、改善のスピードが上がります。
ありがちな始まり方は「負荷の増え方」に出る
痛みが出る前に、運動量や強度が増えていませんでしたか。
走行距離を伸ばした、坂道を増やした、スクワットを週1から週3にした、立ち仕事が連勤になった。こうした“増え方”があると、腱が集まる場所の許容量を超えやすくなります。
よくある失敗は、「フォームが悪いからだ」と決めつけて、痛いまま矯正系のドリルやストレッチを増やしてしまうことです。やることが増えるほど負担も増え、結果として痛みが長引きます。
必要なのは、原因探しの沼に入ることではなく、負荷の増え方を一段落させることです。
派生シーンとして、引っ越しや旅行で歩く量が急に増えたときも同じ構図になります。運動していないのに痛むときは、「運動=原因」ではなく「膝にかかる総量=原因」と捉えると納得しやすいです。次は“どの動きで負担が増えるか”を絞ります。
伸ばすより先に、負担が増える動きに気づく
階段の下り、しゃがみ込み、椅子から立ち上がる。これらは膝の曲げ伸ばしが大きく、痛みが出やすい動きです。
このタイミングで痛むなら、まずはその動作の回数や深さを減らす工夫が、最も安全で効果が出やすい対処になります。
逆に、痛みがあるのに「内ももを徹底的に伸ばす」「痛い場所を強く押してほぐす」を先にやると、腱が引っ張られたり摩擦が増えたりして、翌日に痛みが跳ね返ることがあります。
回復期のストレッチはゼロにしろ、という話ではありません。優先順位を間違えると遠回りになる、という話です。
別の具体シーンで言えば、朝の支度で急いでしゃがむ、子どもを抱き上げる、荷物を持って階段を使う。こういう日常動作の“数”を一時的に減らせるだけで、痛みが落ち着く人もいます。
痛みを悪化させない方向に舵を切れたら、次は「見落としたくないサイン」を確認します。
似た痛みが多いからこそ、見落としたくないサインがある
ムダに怖がる必要はありません。ただ、膝の内側痛は似た症状が多く、放置していいケースと、早めに相談したほうがいいケースが混ざります。
ここは“違い”だけを先に整理しておくと安心が残ります。
| 疑いやすいもの | 痛みの出やすい場所の傾向 | 起こりやすいきっかけ | 目立ちやすい感覚 | 早めに相談したいサイン |
|---|---|---|---|---|
| 鵞足(鵞足部周囲の痛み) | 膝内側で関節より少し下 | 走行距離増・スクワット増・歩行量増 | 押すと点で痛い、階段でズキッ | 腫れが強い、熱感が続く、痛みが増える一方 |
| 内側半月板のトラブルの可能性 | 膝の関節ライン付近 | ひねり動作、急な方向転換 | 引っかかり、クリック感、ロック感 | 膝が伸びない/曲がらない、引っかかりが強い |
| 内側側副靭帯(MCL)損傷の可能性 | 膝の内側で関節ライン周辺 | 外から膝を押される、転倒 | 押されると不安定、痛みが鋭い | ぐらつきが強い、歩くのが難しい |
| 疲労骨折などの可能性 | 局所の骨の痛みとして出ることがある | 急な走行量増、硬い路面の連続 | じっとしても痛い、夜間痛 | 安静でも痛む、徐々に強くなる、腫れが目立つ |
表の見え方で方向性が決まったら、次は「危険サイン」を条件として切り分けます。
この条件を先に知っておくと、セルフケアに集中していいのか、医療に寄せるべきかが迷いません。
半月板・靭帯・疲労骨折っぽいと感じるときの違い
引っかかりやロック(膝が動かない感じ)が強い場合、鵞足だけで説明しにくいことがあります。
また、外力が加わった覚えがある、明らかに膝が不安定、という場合は靭帯系も視野に入ります。ここで重要なのは、自己判断で“鵞足だと思い込む”ことを避けることです。
失敗しやすいのは、痛みの原因を一つに決めてしまい、痛みが増えても「ストレッチが足りない」と頑張り続けるケースです。痛みが増え続けるなら、その時点で方針転換が必要です。
派生シーンとして、旅行中や出張中で歩く量が増えているときは、疲労の蓄積で感覚が鈍り、違和感を見逃しやすくなります。痛みが強くなる前に、次のサインを確認してください。
熱っぽい・赤い・腫れが強いときは様子見をやめる
腫れ、熱感(触ると熱い感じ)、赤み、発熱、安静でも痛い、夜に痛む。こうしたサインが揃う場合は、セルフケアで引っ張り続けないほうが安全です。
「そのうち治る」と先送りにすると、回復が遅れるだけでなく、別の問題が隠れていたときに対応が遅れます。
ここまでで、不安の大きい部分はかなり整理できたはずです。
次は、家でできることを“順番”として固定します。
自分でできることは何から始めると安全か
全部やらなくていい。時間に合わせて“ここまで”で止めてOKです。
| いまの状況 | まずやること | 避けること | 様子を見る目安 | 次の一手 |
|---|---|---|---|---|
| 痛みはあるが歩ける/腫れや熱感は強くない | 2〜3日だけ負荷を下げる(階段・深いしゃがみを減らす) | 痛い場所を強く押す、反動をつけたストレッチ | 48〜72時間で悪化が止まるか | 落ち着けば軽い動きから戻す |
| 階段や立ち上がりで痛みが強い | 動作を浅くする(しゃがみを浅く、階段は手すり) | 痛みを我慢して回数をこなす | 翌日に痛みが増えないか | 増えるなら運動は中止して相談も検討 |
| 押すと点で痛い/運動後にぶり返す | 運動量を一段だけ戻す(距離・セット数を減らす) | 「治すために」追加の補強や走り込み | 1週間で痛みの波が小さくなるか | 波が小さくならないなら評価を受ける |
| 腫れ・熱感・赤みがある/安静でも痛い | 無理に動かさず医療へ寄せる | ストレッチで押し切る、走って様子を見る | その日のうち | 早めに受診・相談する |
表で決めた行動が効く理由はシンプルです。痛みが出ている時期に必要なのは、腱が集まる場所で起きている“擦れ”や“引っ張り”の条件を減らすことだからです。
ここで負荷を下げずにストレッチやトレーニングを増やすと、痛みが引く前に刺激が上乗せされ、結果として「良くなった気がしてまた痛む」を繰り返しやすくなります。
よくあるのは、痛みが少し減った日に一気に戻してしまい、翌日に元通りになるケースです。回復は直線ではなく波があるので、波の“山”で判断すると失敗します。
別の場面として、仕事で歩く量が減らせない人は、運動を止めるよりも「深いしゃがみを減らす」「階段の回数を減らす」「荷物を持っての階段を避ける」といった“動作の質”で負担を下げるほうが現実的です。
次の章では、ストレッチや筋肉へのアプローチを「やるならここから」に落とし込みます。
鵞足に関わる筋肉を、今の自分に合わせて整えたい
痛みが落ち着く方向に向いたら、次は「どこが頑張りすぎているか」を整えます。
鵞足に関わる筋肉を全部同じように伸ばすのではなく、張りの偏りを見つけて、やり方を間違えないのがポイントです。
太ももの内側と裏側に“張りの片寄り”がある人
薄筋や半腱様筋の周辺に張りが強い人は、ストレッチを“強く長く”やりがちです。
ただ、痛みがある時期に強い伸張刺激を入れると、腱に引っ張りが乗って違和感が増えることがあります。
ここでの狙いは、柔らかくすることより「張りの偏りを減らして、膝の内側下に集まる負担を散らす」ことです。
そのために、まずは痛みが強い角度を避けて、軽い範囲で短く行い、翌日に痛みが増えないことを基準にします。
具体シーンとして、夜にテレビを見ながらストレッチをする人は、つい長時間やってしまいがちです。翌朝の階段で痛みが増えるなら、やり方が“回復”ではなく“刺激”になっています。
派生シーンとして、運動後は筋が温まって伸びやすくなりますが、その分やりすぎやすいタイミングでもあります。運動直後は「追加で頑張る時間」ではなく「負担を残さない時間」と捉えると失敗が減ります。
お尻まわりが働かず、膝に集まっている人
鵞足周辺に負担が集まる背景として、お尻(股関節周り)の働きが弱く、膝で支えるクセがある人がいます。
このタイプは、内ももや裏ももばかり気になって、肝心の“支えの分担”が変わらないまま痛みを繰り返します。
難しいトレーニングは不要です。いきなり高負荷で鍛えるより、まずは「膝が内側に入る動き」を減らし、股関節で支える感覚を戻すことが先です。
具体的には、深くしゃがむ動作を一時的に浅くする、階段の下りで手すりを使う、足裏の接地を急がない、といった行動だけでも膝への集まり方が変わります。
別の場面として、疲れている日はフォームが崩れやすく、膝が内側に入りやすくなります。そんな日は練習量を増やすより、短く切り上げるほうが翌日の回復が早いです。
次は、迷いやすい「受診のタイミング」を行動基準として固定します。
いつ受診すべきか、迷いを残さず決めたい
受診するかどうかは、根性ではなく“基準”で決めたほうが不安が減ります。
痛みが続く期間と、日常動作の支障で線を引きます。
受診の目安は「続く期間」と「日常動作の支障」
負荷を落としても痛みの波が小さくならない、日常の階段や立ち上がりで支障が続く。こうした状態が続くなら、一度評価を受けたほうが安心です。
逆に、負荷を落として数日で悪化が止まり、日ごとに動作が楽になるなら、セルフケアで様子を見る余地があります。
失敗しやすいのは、「痛いけど動けるから」と放置し、痛みが慢性化して“普通”になってしまうケースです。痛みが当たり前になると、回復のための調整が遅れます。
派生シーンとして、仕事の都合で休めない人ほど我慢しがちですが、我慢して運動量を落とせないほど、医療で評価して「やっていい範囲」を早く決めたほうが結果的に早く戻れます。
受診時に医師へ伝えると話が早いポイント
受診するときは、痛い場所・痛みが出る動き・直前に増えた負荷、この3点を短く伝えると話が早く進みます。
「階段の下りで痛い」「しゃがむと痛い」「ランの距離を増やした」「スクワットを増やした」といった情報は、評価の方向性を決める助けになります。
また、腫れや熱感があるか、夜間痛があるか、引っかかりがあるかも重要です。
別の場面として、受診まで時間が空くときは、痛みの出たタイミングをメモしておくと、当日の説明がブレません。
受診の線引きができたら、最後は「戻し方」で失敗しないようにします。
再発しないために、運動の戻し方を失敗したくない
痛みが引いた直後は「もう治った」と感じやすいタイミングです。
ここで元の量に一気に戻すと、また同じ場所に負担が集まり、再発しやすくなります。
走る・筋トレを再開するときに戻す順番
戻すときは、最初に“量”を戻すのではなく、“刺激の強い動き”を避けた形で再開するほうが安全です。
たとえば走るなら、距離やスピードより先に、坂道や着地が強いメニューを避ける。筋トレなら、深い屈伸やフォームが崩れやすい高回数を避け、痛みが出ない範囲で確認する。こうした順番が、膝の内側下に集まる負担をコントロールしやすくします。
よくある失敗は、痛みが減った喜びで「取り返す」ように詰め込むことです。痛みが出るのは“回復が遅いから”ではなく、“刺激が早すぎるから”かもしれません。
派生シーンとして、大会前や締切前など、焦りが強い時期ほど再発しやすいです。焦りが強いときほど、戻し方を小さく刻むほうが結局早く戻れます。
次に見るのは、再発しやすい人がやりがちなパターンです。
また同じ場所が痛くなる人がやりがちなこと
再発する人に多いのは、「痛みが消えた=調整終了」として、生活の負担はそのままなのに運動だけ戻すことです。
立ち仕事や階段が多い日常が続いているなら、運動だけ戻すと総負荷が跳ね上がります。
もう一つは、痛い場所に意識が集中して、体全体の動きの分担を変えられないことです。鵞足は“集まる場所”なので、どこかが頑張りすぎると負担が寄りやすいという性質があります。
別の場面として、シューズを変えた、路面が硬い場所を走った、フォームを変えたなど、環境の変化でも負担が変わります。痛みが戻りそうなときは、気合いではなく「何が増えたか」を先に戻すと再発が減ります。
ここまで読めたなら、次の行動ははっきりしています。痛みの位置を確認し、負担を一段落として、危険サインがあれば受診に切り替える。そのうえで、戻し方を小さく刻む。これが、安心を残したまま改善へ進む一番安全な道です。
執筆者・監修者情報
膝の内側痛は、情報が多いのに判断が難しいテーマです。
この記事では、筋肉名の暗記ではなく、痛みの位置・誘発動作・危険サイン・行動の順番に絞って、迷いを減らすことを最優先に整理しました。
執筆者
[著者情報]
この記事を書いた専門家
田村(タムラ)
ボディメイク実践者 / 行動×身体構造アプローチ自身もかつては、自己流のダイエットやトレーニングで何度も遠回りを経験。
パーソナルトレーニングを受けながら、柔道整復師の専門的指導のもとで身体の使い方・回復・負荷設計を見直し、23kgの減量に成功。その成果として、2025年APF埼玉大会5位・全国11位を獲得。
「気合いや根性」ではなく、身体構造・回復・行動設計を重視した再現性のあるアプローチを強みとする。
信頼できる情報源
- American Academy of Orthopaedic Surgeons (AAOS) OrthoInfo:Pes Anserine (Knee) Bursitis
鵞足部(pes anserine)と滑液包炎の基本概念・症状像を整理する根拠として参照。 - NHS:Knee pain
膝痛の受診目安や、危険サインを「判断材料」として扱うための前提として参照。 - Cleveland Clinic:Pes Anserine Bursitis
鵞足部周囲の痛みの特徴、悪化させない考え方を整理する根拠として参照。 - 日本整形外科学会:膝の痛み(一般向け解説)
膝痛の一般的な整理と、医療相談へ切り替える判断の背景として参照。 - 日本スポーツ整形外科学会(JOSKAS)公式サイト
スポーツ障害として膝痛を捉える際の専門機関(一次情報への入口)として参照。 - AAOS OrthoInfo:Pes Anserine (Knee) Bursitis
鵞足(pes anserine)と滑液包炎の基本的な位置づけ・症状像の根拠。 - Cleveland Clinic:Pes Anserine Bursitis
「擦れ・炎症」という捉え方と、悪化させない考え方の根拠。 - NHS:Knee pain
腫れ・熱感・夜間痛など、受診へ切り替える判断材料の根拠。 - 日本整形外科学会:膝の痛み(一般向け解説)
膝痛を自己判断で固定せず、評価へつなげるための前提情報の根拠。




コメント